Terapia Konopna: Skuteczne Leczenie Bólu i Stresu. Sprawdź!

Kompleksowy przewodnik po nowoczesnym leczeniu suszem farmaceutycznym w Polsce. Dowiedz się, na czym polega terapia konopna, jak wpływa na organizm pacjenta i dlaczego medyczna marihuana rewolucjonizuje podejście do leczenia bólu przewlekłego oraz chorób neurologicznych.
Współczesna medycyna coraz częściej sięga po rozwiązania, które przez lata były marginalizowane. Terapia konopna w Polsce przestała być tematem tabu, stając się skutecznym, legalnym i refundowanym w procedurze RDTL narzędziem w rękach lekarzy specjalistów. Od 1 listopada 2017 roku, kiedy zalegalizowano surowiec farmaceutyczny Cannabis sativa L., tysiące pacjentów otrzymało pomoc w przypadkach, w których tradycyjna farmakologia zawodziła.
Kluczem do sukcesu i bezpieczeństwa jest zrozumienie, że medycyna konopna to nie eksperyment, lecz nauka oparta na dowodach (Evidence-Based Medicine). Opiera się ona na precyzyjnym dobieraniu proporcji dwóch głównych kannabinoidów: THC (odpowiedzialnego za działanie przeciwbólowe i psychoaktywne) oraz CBD (działającego przeciwzapalnie, przeciwlękowo i neuroprotekcyjnie). W poniższym artykule, jako lekarz praktyk, wyjaśnię mechanizmy działania, proces uzyskania recepty oraz realne korzyści dla pacjenta.
Czym jest terapia konopna i jak działa na organizm?
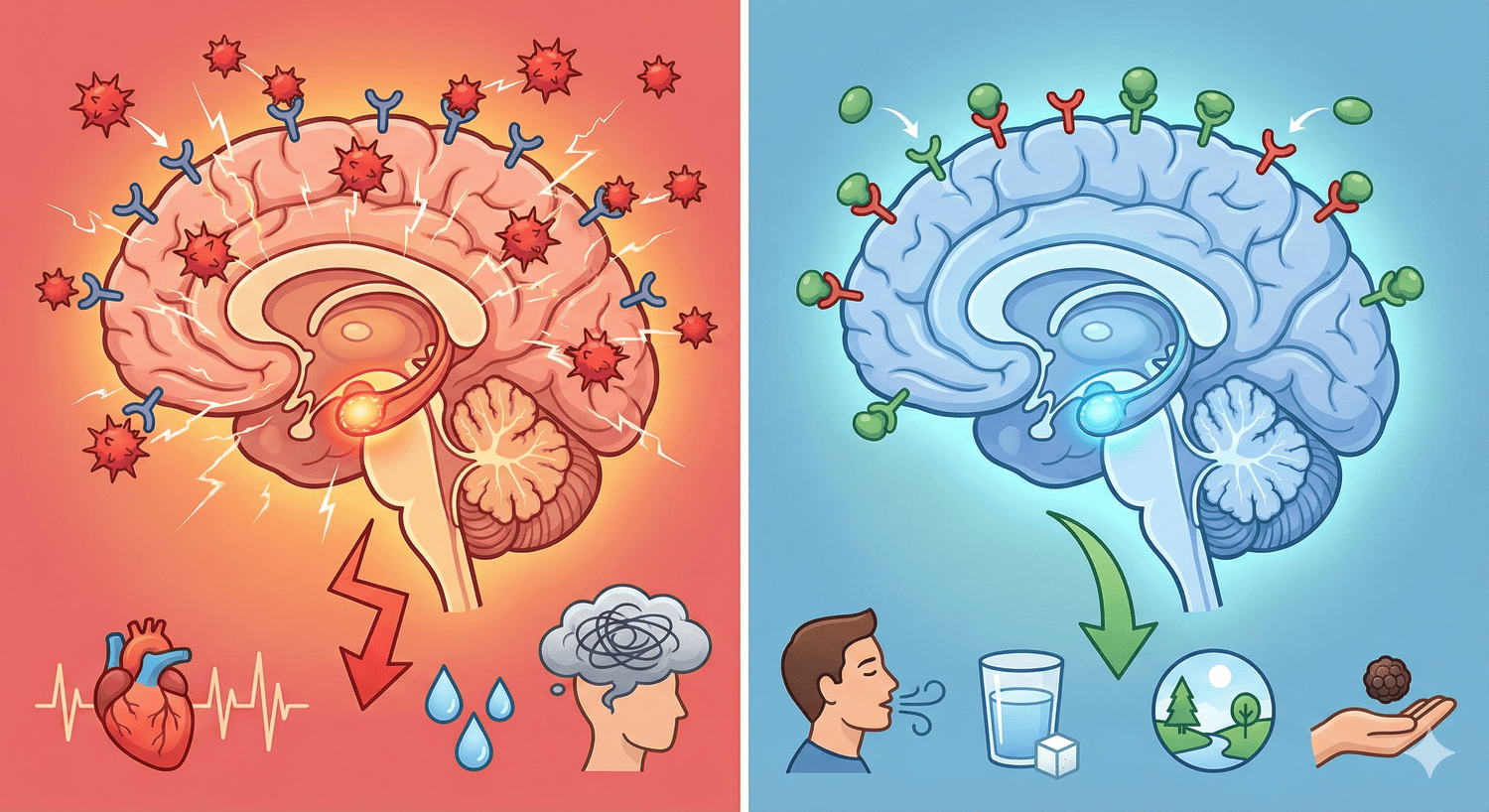
Aby zrozumieć, dlaczego terapia konopna jest skuteczna w tak wielu, z pozoru niezwiązanych ze sobą schorzeniach (od bólu po padaczkę), należy przyjrzeć się biologii naszego organizmu. Każdy człowiek posiada Układ Endokannabinoidowy (ECS). Jest to jeden z najważniejszych systemów fizjologicznych, odpowiedzialny za utrzymanie homeostazy, czyli równowagi biologicznej.
Układ ten reguluje m.in. sen, apetyt, odczuwanie bólu, nastrój, stan zapalny oraz pamięć. Składa się z receptorów (CB1 i CB2) rozsianych po całym ciele – od mózgu po układ odpornościowy. Medyczna marihuana dostarcza organizmowi fitokannabinoidy (roślinne odpowiedniki naszych wewnętrznych przekaźników), które łączą się z tymi receptorami.
Wyróżniamy dwa główne typy receptorów, na które oddziałuje lek:
- Receptory CB1: Zlokalizowane głównie w mózgu i ośrodkowym układzie nerwowym. To na nie działa THC, redukując ból i nudności.
- Receptory CB2: Obecne w układzie immunologicznym i obwodowym. Ich aktywacja przez CBD pomaga zwalczać stany zapalne bez efektu odurzenia.
Dzięki temu mechanizmowi, terapię konopną można przyrównać do „klucza”, który otwiera zablokowane zamki w naszym systemie nerwowym, przywracając prawidłowe funkcjonowanie organizmu pacjenta.
Skuteczność terapii konopnej: Co mówią dane kliniczne?
Medyczna marihuana nie jest panaceum na każdą dolegliwość, ale w określonych jednostkach chorobowych wykazuje bardzo wysoką, udokumentowaną skuteczność. Badania kliniczne oraz obserwacje prowadzone przez centrum medycyny konopnej wskazują na znaczną poprawę jakości życia w obszarach, gdzie medycyna konwencjonalna osiągnęła limit swoich możliwości.
Szczególnie obiecujące wyniki obserwujemy w neurologii (np. stwardnienie rozsiane, padaczka lekooporna), onkologii (łagodzenie skutków chemioterapii) oraz w leczeniu bólu neuropatycznego.
Główne obszary poprawy u pacjentów (N=1000+)
Dane szacunkowe na podstawie zgłoszeń pacjentów polskich klinik konopnych 2024
Główne wskazania do wdrożenia leczenia marihuaną
Decyzję o rozpoczęciu leczenia zawsze podejmuje lekarz prowadzący, często we współpracy ze specjalistami takimi jak neurolog, onkolog czy psychiatra. Do najczęstszych wskazań należą:
1. Leczenie przewlekłego bólu
Ból to najczęstszy powód, dla którego pacjenci szukają pomocy w konopiach. Dotyczy to zarówno bólu nowotworowego, jak i bólu neuropatycznego (uszkodzenie nerwów), migren czy fibromialgii. W przeciwieństwie do opioidów, marihuana lecznicza ma znikome ryzyko śmiertelnego przedawkowania, a jej włączenie często pozwala pacjentom zmniejszyć dawki silnych leków przeciwbólowych, oszczędzając wątrobę i nerki.
2. Choroby neurologiczne i padaczka
W Polsce terapia z użyciem CBD i THC jest szeroko stosowana u dzieci i dorosłych z padaczką lekooporną (np. zespół Dravet). Ponadto, pacjenci ze stwardnieniem rozsianym (SM) zgłaszają znaczną redukcję bolesnej spastyczności mięśni, co bezpośrednio przekłada się na poprawę mobilności.
3. Onkologia i opieka paliatywna
Wsparcie pacjenta onkologicznego to nie tylko walka z guzem, ale też dbałość o komfort życia. Medyczna marihuana skutecznie hamuje nudności i wymioty wywołane agresywną chemioterapią, a także stymuluje apetyt, co jest kluczowe w walce z wyniszczeniem organizmu (kacheksją).
4. Zdrowie psychiczne (Lęki, PTSD, Bezsenność)
Odpowiednio dobrane odmiany (szczególnie te z wyższą zawartością CBD lub zrównoważone) pomagają w redukcji napięcia lękowego, stresu pourazowego (PTSD) oraz regulują cykl dobowy, ułatwiając zasypianie bez efektu porannego „otępienia”, typowego dla leków nasennych.
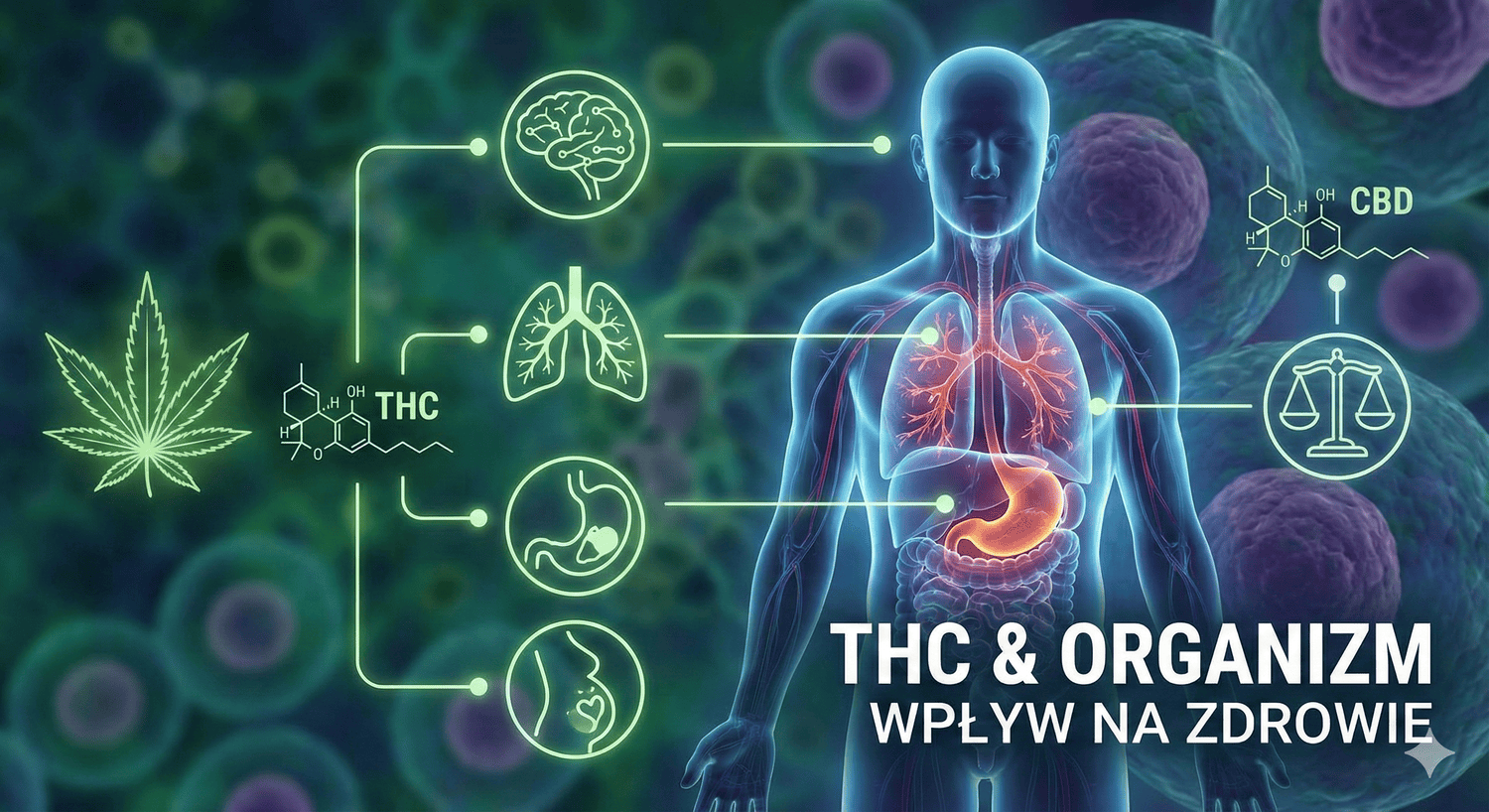
THC a CBD – Kluczowe różnice dla Pacjenta
Wielu pacjentów myli ogólnodostępne suplementy CBD (olejki, kapsułki dostępne bez recepty) z lekiem na receptę (susz z THC). Zrozumienie tej różnicy jest kluczowe dla bezpieczeństwa i legalności terapii. W profesjonalnym leczeniu często wykorzystuje się tzw. efekt otoczenia, czyli synergię obu tych składników wraz z terpenami.
| Cecha | CBD (Suplement diety / Kosmetyk) | THC (Lek Medyczny na Receptę) |
|---|---|---|
| Działanie główne | Przeciwzapalne, wyciszające, regeneracja mięśni, neuroprotekcja. | Silne przeciwbólowe, przeciwdrgawkowe, nasenne, stymulujące apetyt. |
| Psychoaktywność | BRAK (nie zmienia świadomości, bezpieczne dla kierowców). | TAK (może wywołać euforię, zmianę percepcji lub senność). |
| Status Prawny | Legalny produkt dostępny bez recepty w sklepach. | Wyłącznie na receptę lekarską (Rpw) – środek z grupy I-N. |
| Dostępność | Szeroka (Internet, sklepy stacjonarne). | Tylko apteki z zezwoleniem Głównego Inspektora Farmaceutycznego. |
Bezpieczeństwo i Przeciwwskazania
Jako lekarz i ekspert medycyny konopnej muszę podkreślić, że terapia konopna jest silną interwencją farmakologiczną. Choć jest to lek pochodzenia naturalnego, wchodzi w interakcje z innymi lekami i nie jest odpowiedni dla każdego pacjenta. Bezpieczeństwo jest priorytetem każdego centrum medycyny.
W trakcie badania kwalifikacyjnego lekarz musi wykluczyć czynniki ryzyka. Szczególną ostrożność zachowujemy u osób z chorobami układu krążenia (THC może przejściowo podnosić tętno i obniżać ciśnienie) oraz u pacjentów z historią chorób psychicznych (schizofrenia, choroba afektywna dwubiegunowa).
⚠️ Kwalifikacja Medyczna i Bezpieczeństwo
W poniższych przypadkach wdrożenie terapii jest zazwyczaj niemożliwe:
- 🚫 Ciąża i karmienie piersią: Kannabinoidy przenikają przez łożysko i do mleka matki, mogąc trwale zaburzać rozwój układu nerwowego dziecka.
- 🚫 Aktywna choroba psychiczna: Schizofrenia, psychoza. THC może nasilić objawy wytwórcze i pogorszyć przebieg choroby.
- 🚫 Niestabilna choroba wieńcowa: Świeży zawał serca, ciężka arytmia, niewyrównane nadciśnienie.
Wymagana szczególna uwaga i monitorowanie przez lekarza:
- ⚠️ Wiek poniżej 25 lat: Mózg człowieka rozwija się do ok. 25 r.ż. Terapia u młodszych osób (poza padaczką) wymaga ścisłej oceny bilansu zysków i strat.
- ⚠️ Interakcje lekowe: Konopie metabolizowane są w wątrobie. Mogą zmieniać stężenie leków przeciwzakrzepowych (warfaryna) i przeciwpadaczkowych.
- ⚠️ Uzależnienia: Historia uzależnień w wywiadzie wymaga ścisłego rygoru wydawania leku.
Metody podawania: Dlaczego waporyzacja?
W medycynie konopnej sposób podania leku ma kluczowe znaczenie dla jego skuteczności i bezpieczeństwa. W Polsce najczęściej przepisywaną formą jest susz kwiatostanów (Cannabis flos) przeznaczony do waporyzacji. Dlaczego nie palenie?
Palenie medycznej marihuany jest błędem w sztuce lekarskiej. Podczas spalania powstają setki toksycznych substancji smolistych i rakotwórczych, które niszczą płuca. Dodatkowo, wysoka temperatura niszczy dużą część leczniczych terpenów i kannabinoidów.
Waporyzacja polega na podgrzaniu suszu do określonej temperatury (zazwyczaj 170-210°C), w której uwalnia się lecznicza para, ale nie dochodzi do zapłonu. Jest to metoda:
- Bezpieczna: Brak dymu i substancji smolistych.
- Wydajna: Pacjent zużywa znacznie mniej leku (oszczędność finansowa).
- Dyskretna: Para ma znacznie mniej intensywny zapach niż dym i szybko się ulatnia.
- Szybka: Efekt terapeutyczny pojawia się już po 5-15 minutach od inhalacji, co jest kluczowe przy napadach bólu.
Legalna ścieżka pacjenta: Jak rozpocząć leczenie?
Dostęp do terapii jest w pełni legalny, ale ze względu na charakter leku (środki odurzające), procedura jest ściśle regulowana przez prawo farmaceutyczne. Pacjenci z miast takich jak Warszawa, Wrocław, Kraków czy Poznań mają dostęp do stacjonarnych klinik, ale możliwe jest również procedowanie terapii online (dla kontynuacji leczenia).
| Etap | Działanie i Wymagania |
|---|---|
| 1. Zgromadzenie Dokumentacji | Pacjent musi posiadać aktualną dokumentację medyczną potwierdzającą chorobę przewlekłą (np. zaświadczenie od specjalisty, wypis ze szpitala, historia leczenia bólu). |
| 2. Wizyta Lekarska (Kwalifikacja) | Konsultacja lekarska. Lekarz analizuje historię choroby, wyklucza przeciwwskazania i dobiera odpowiednią odmianę (stężenie THC/CBD) oraz dawkowanie. |
| 3. Wystawienie E-Recepty | Jeśli pacjent kwalifikuje się do leczenia, otrzymuje kod PIN do recepty RPW (na lek narkotyczny). Informacja ta jest widoczna w IKP (Internetowe Konto Pacjenta). |
| 4. Realizacja w Aptece | Zakup leku w dowolnej aptece w Polsce posiadającej zezwolenie na obrót środkami grupy I-N. Koszt jest nierefundowany (pełnopłatny). |
Warto pamiętać, że lekarz ma obowiązek zweryfikować ilość przepisywanych leków w systemie gabinetowym (e-zdrowie), aby zapobiec nadużyciom. Terapia powinna być prowadzona pod stałą kontrolą, z regularnymi wizytami kontrolnymi co 3-4 miesiące.
Najczęstsze pytania o terapię (FAQ)
Pacjenci rozważający włączenie terapii konopnej często mają wiele obaw i pytań. Poniżej odpowiadam na te, które najczęściej słyszę w gabinecie.
lek. med. Michał Marciniak
PWZ: 3376436
Lekarz, Ekspert Terapii Konopnych
Od ponad 5 lat prowadzi specjalistyczne terapie medyczną marihuaną u pacjentów z przewlekłym bólem i chorobami onkologicznymi. Praktyk z doświadczeniem w przypadkach lekoopornych. Certyfikowany w Panaxia Pharmaceutical Industries (Izrael).